目次
白内障とは
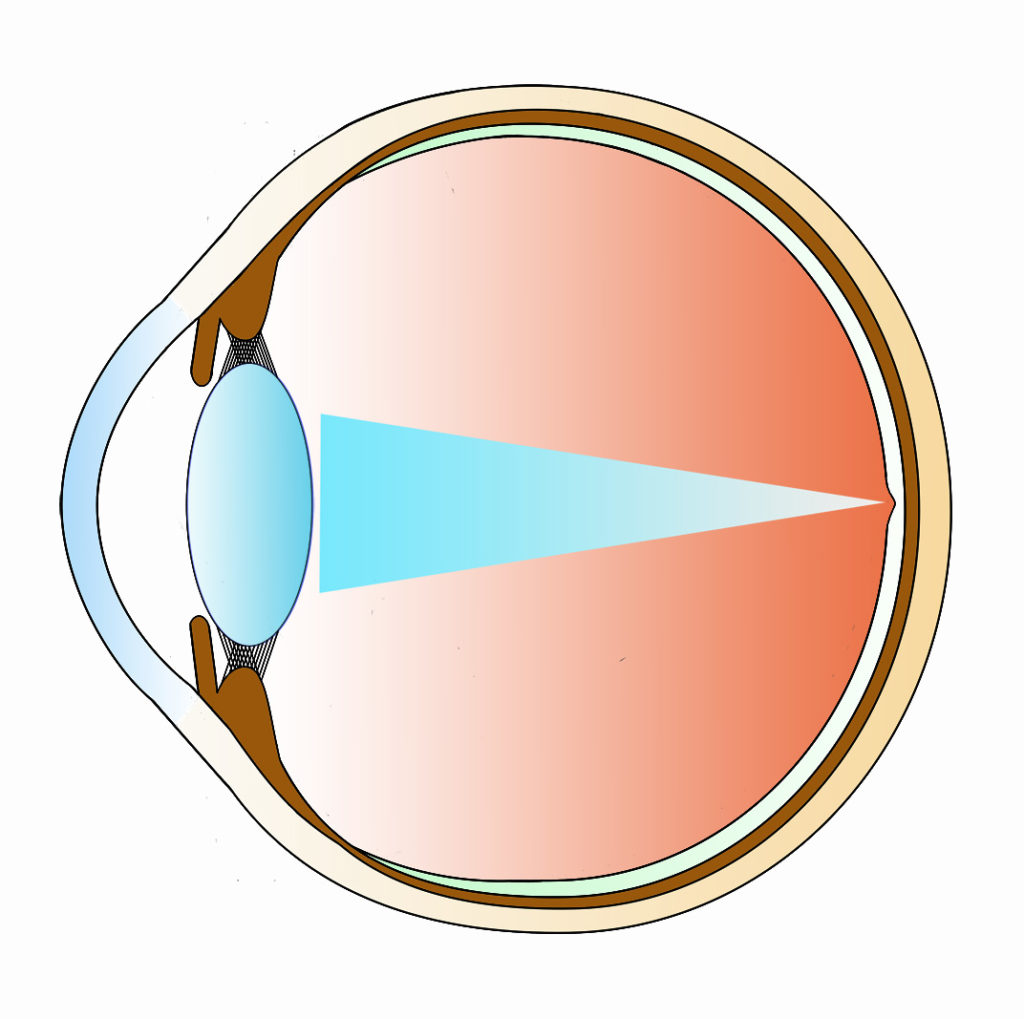
白内障とは眼の内部に位置する、透明な水晶体というレンズに相当する組織が、老化現象のために濁ってくることです。水晶体は網膜に見るものを映し出す大事な組織です。水晶体は若い時は透明ですが、年齢を重ねるにつれ老化現象のため水晶体自体が濁ってきます。

左:透明な水晶体は光をよく通し、鮮明な画像を網膜に映し出します。
右:濁った水晶体は光を通しにくくなるため、解像度が粗く、暗い画像を網膜に映し出します。
白内障の見え方
白内障が進行すると濁った水晶体が光をうまく通さないために、かすんで見えたり、ぼやけて見えにくくなったり、光がまぶしく感じるなどの症状が現れます。黄色っぽく見えるのも一つの特徴ですが、ゆっくり進行するので気づきにくいです。進行した白内障を手術した直後は「青と白がはっきり見るようになった」とおっしゃる患者さんが多いです。


左:透明な水晶体で見た景色は鮮明で、自然な色を感じることができます。
右:濁った水晶体で見た景色はやや暗くなり。黄色がかった色になるため、青や白がはっきりしなくなります。
白内障の治療方法は
濁ってしまった水晶体を薬で元に戻すことはできません。見えにくいなどの自覚症状がある白内障を改善する治療は手術のみとなります。
白内障手術を受けるタイミングは
50歳代でも仕事での車の運転に支障をきたして困るなどの場合は手術します。80歳代でも普段の生活に支障がなければ手術の必要はありません。「自分が不便だと思った時が、手術を受ける時期」と考えて頂いて結構です。診察を行い、自覚的な見えにくさに相当する白内障がある場合、手術を行います。


白内障手術方法
白内障の手術方法について簡単に説明します。
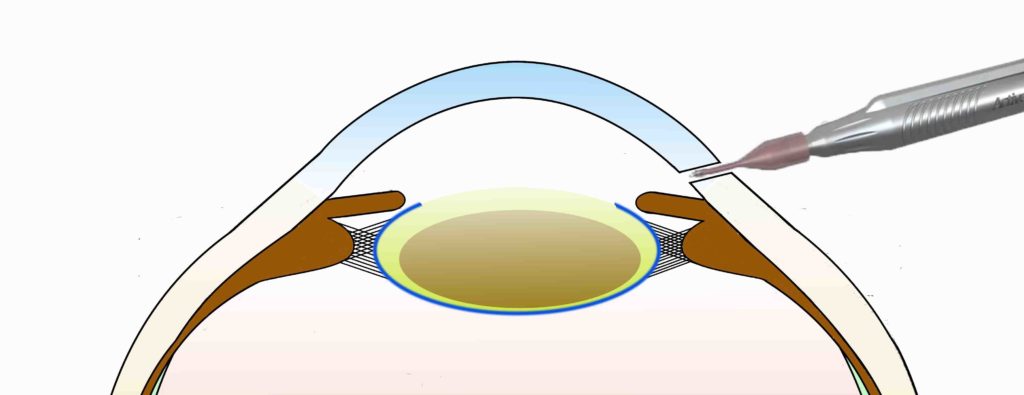
眼球の角膜と強膜の境界(黒目と白目の境い目)に2.6mm程度の切開を入れて、眼内に手術器械を出し入れできるようにします。その後、水晶体嚢(水晶体の袋の部分)の前の部分(前嚢)を丸くくり抜きます。
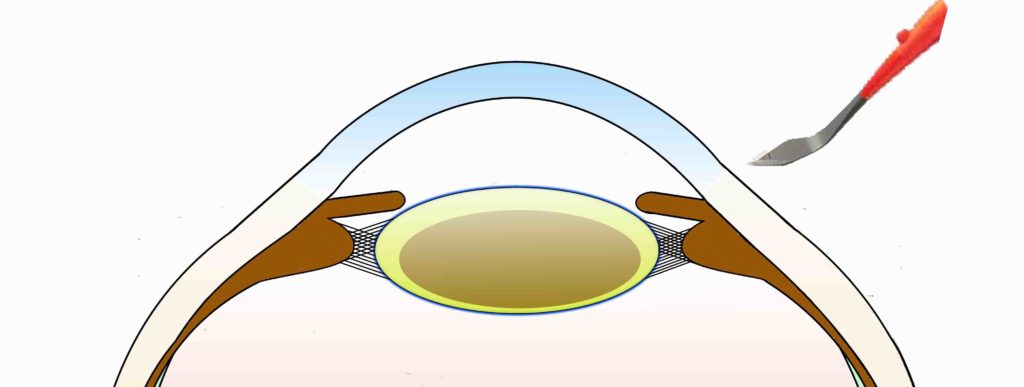
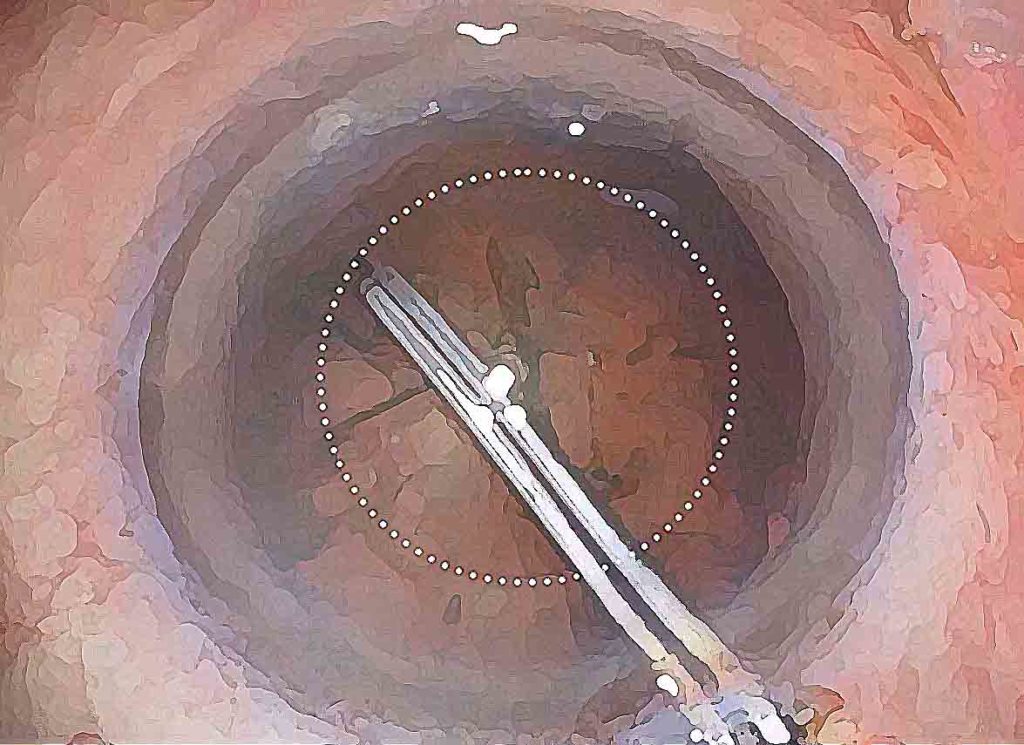
左:角膜と強膜の境界部に2.6mm程度の切開を入れます。
右:水晶体の前嚢を丸くくり抜きます。
濁った水晶体の中心(水晶体核)は硬くなっているため、超音波装置と硬くなった水晶体核を分割するための器具(フック)を使用して、水晶体核を4分割程度に小さくします。小さくした水晶体核を超音波装置で壊しながら吸引し、水晶体の袋の部分だけを残します。
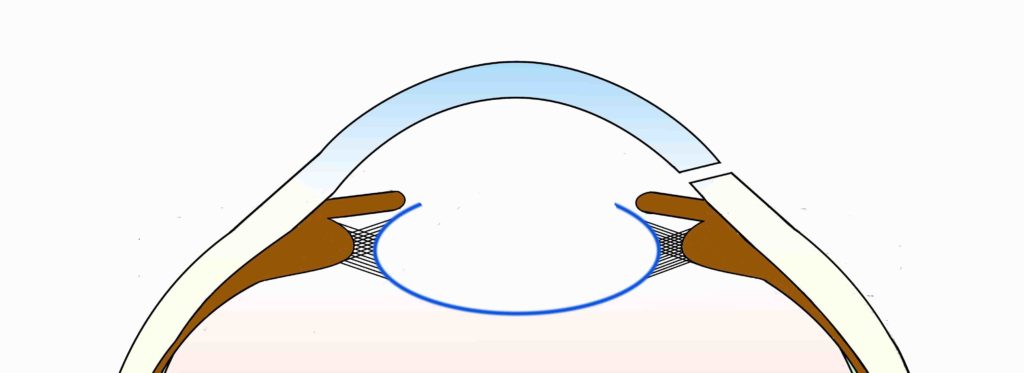
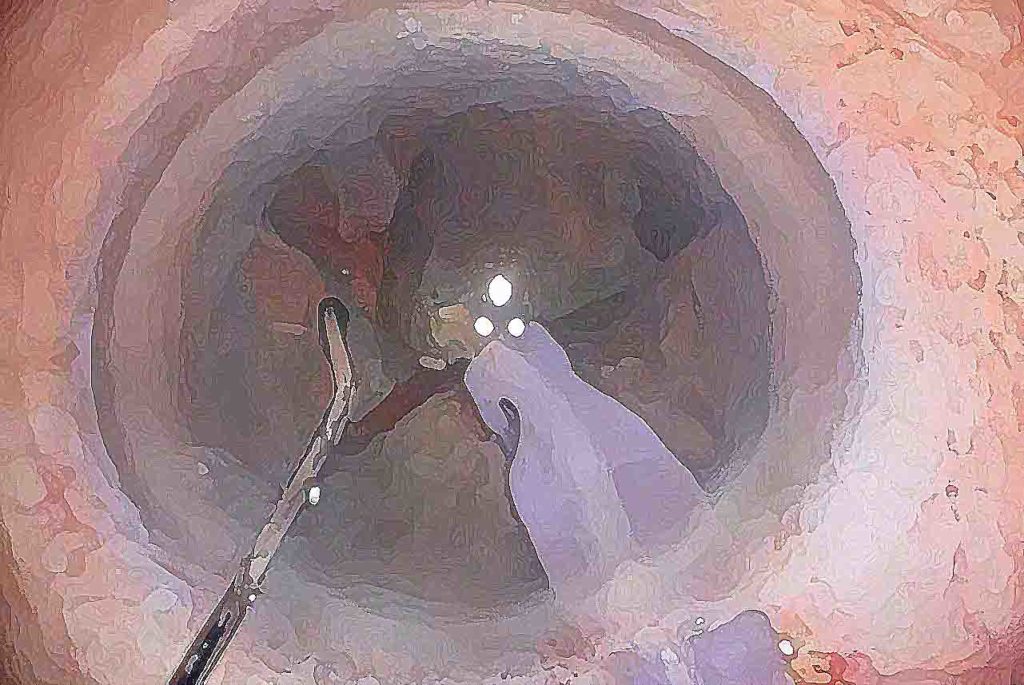
左:超音波装置と水晶体核を分割するフックを使用して、水晶体核を4分割し、超音波装置で壊しながら吸引します。
右:くり抜いた水晶体前嚢以外の水晶体嚢のみをきれいに残します。
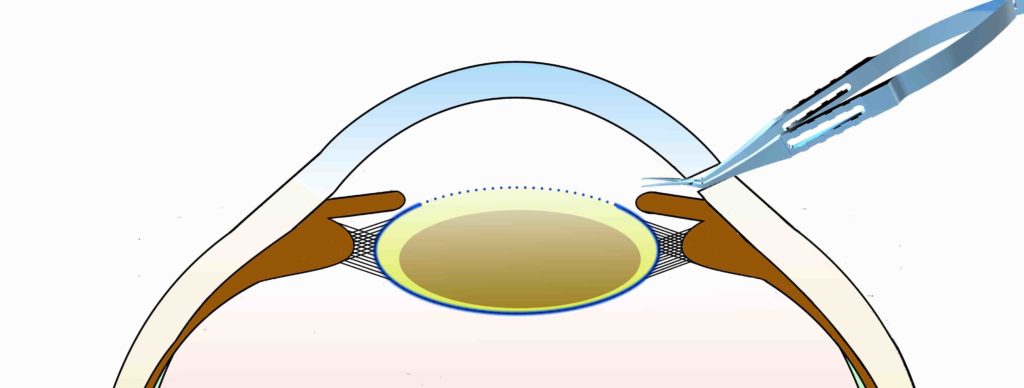
残した水晶体嚢の中に、折りたたんだ眼内レンズを挿入します。眼内レンズは大きくなった時の瞳孔もカバーできる大きさが必要ですが、切開を広げなくても済むように、折り曲げられる素材(アクリル樹脂)の眼内レンズを挿入します。眼内レンズは眼の中に入ると広がり、以後安定した形状で収まり続けます。
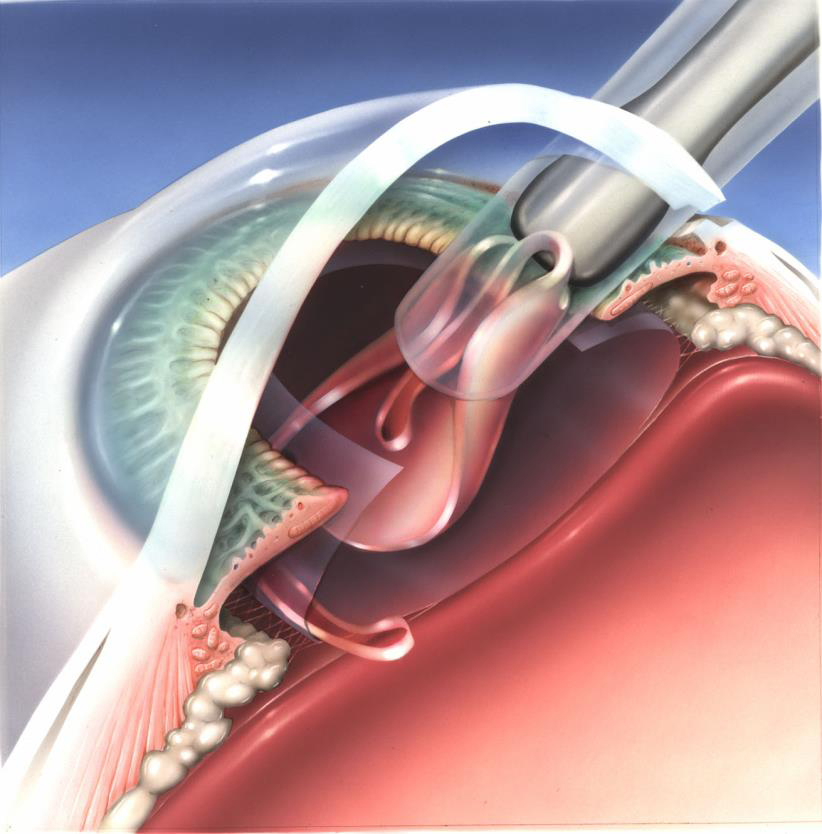
左:折りたたんだ眼内レンズを専用の器具を使用して挿入します。
右:眼内レンズは水晶体内で広がり、以後安定した形状で収まり続けます。
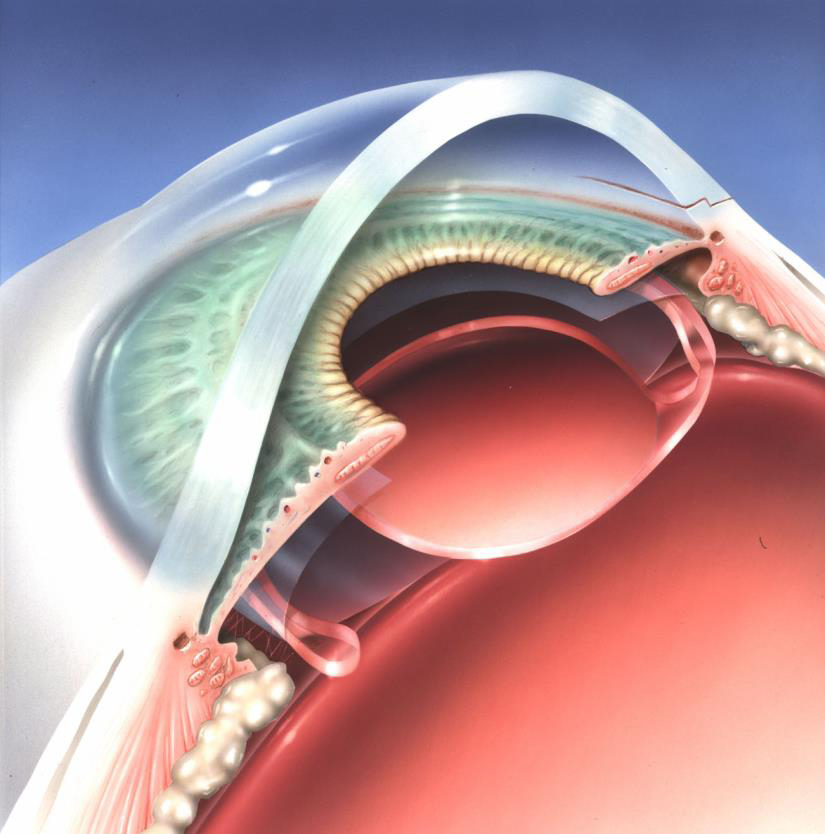
切開した跡(切開創)は自然に閉鎖するので縫合の必要はありません。切開創と眼の中の圧(眼圧)を整えて終了になります。ここまで手術開始から約 5-10分程度です。
上:切開創は自然に閉鎖するので縫合の必要はありません。切開創と眼圧を整えて終了になります。
下:ここまで手術開始から約 5-10分程度です。
白内障手術の麻酔
当院での白内障手術は局所麻酔で行います。当院では目薬の麻酔だけではなく、とがっていない針で眼の奥の方に麻酔を注射します(テノン嚢下麻酔)。ハサミやメスで切られている感覚は全くありませんが、眼の中に水が入る圧迫感は残ります。
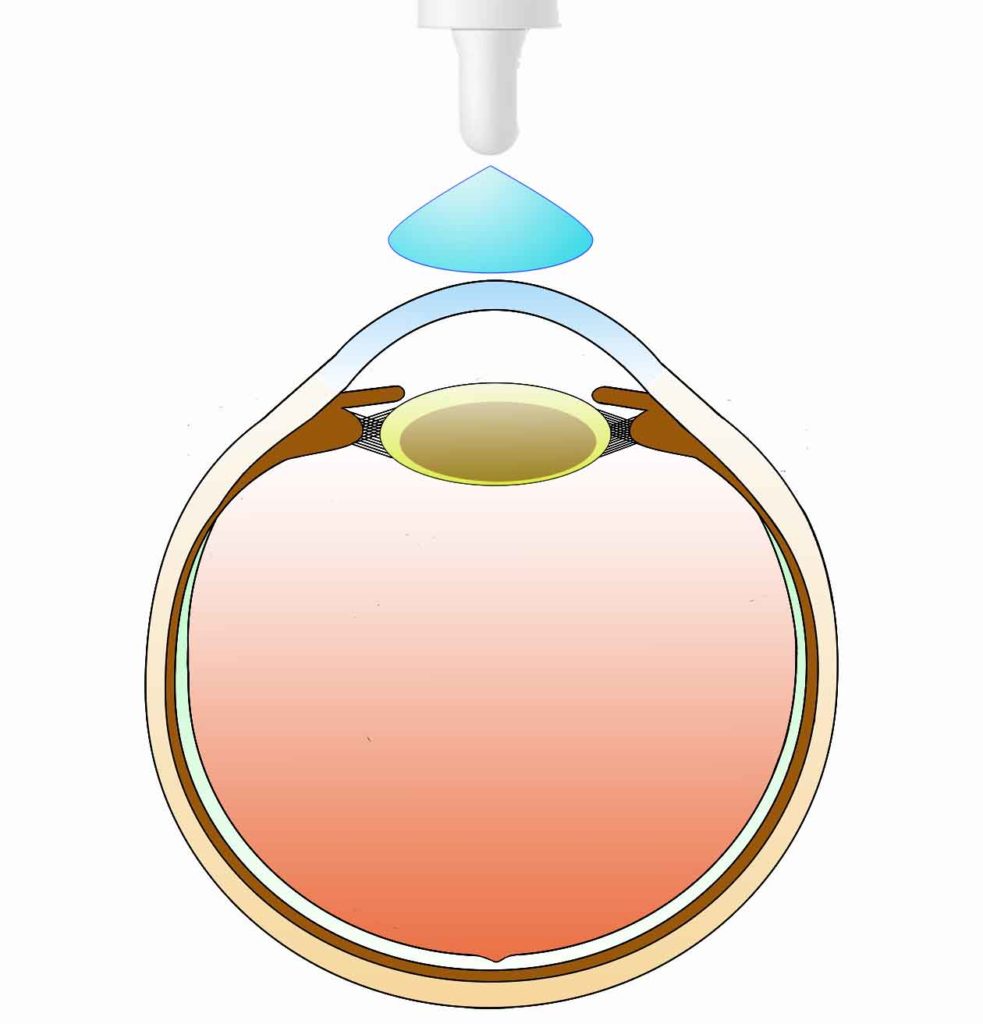
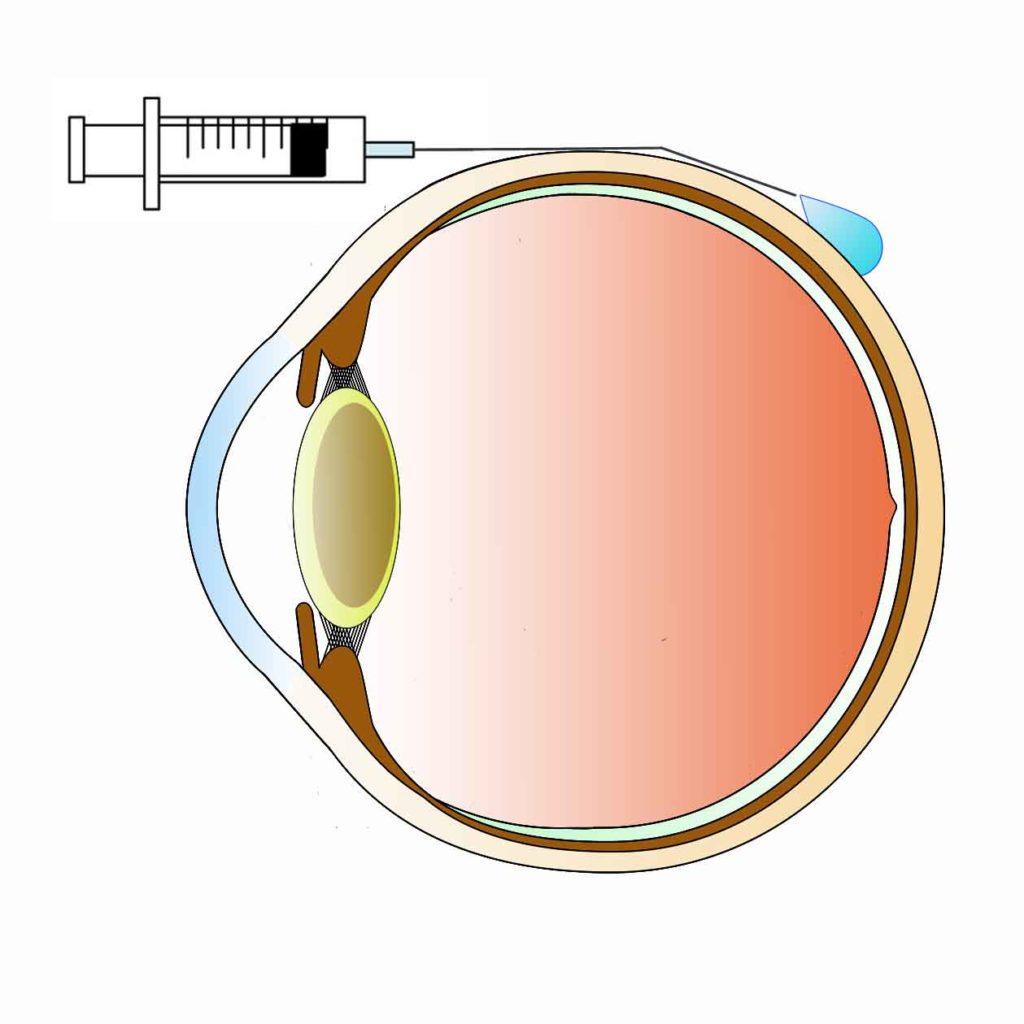
図左 点眼麻酔:目薬による麻酔です。主に、角膜や結膜などの眼の表面によく効く麻酔です。
図右 テノン嚢下麻酔:とがっていない針を使用して、眼球の奥の方の組織に麻酔を浸潤させます。眼の中の操作時の痛みが大きく軽減されます。
白内障手術の合併症
白内障手術にておこりえる合併症について説明します。
後嚢破嚢:水晶体嚢や水晶体を支えているチン氏帯という部分が非常に脆弱な場合、手術中に水晶体嚢の後ろ側(後嚢)が破れてしまうことがあります。大きく破れてしまった場合は水晶体嚢の中に眼内レンズを入れられなくなってしまいます。またこの場合、硝子体という眼の中の組織が破れた部分から創口を通って硝子体が外に飛び出そうとして厄介なことになってしまいます。 手術前の診察で予期できない場合があります。 当院の手術で起こる確率は0.1%以下です。
水晶体落下:後嚢破嚢がまだ水晶体がたくさん残っている段階で起こると水晶体自体が眼の中(硝子体内)に落下する場合があります。放っておくと落下した水晶体のために眼の中に強い炎症が起きてくるため、早急に硝子体手術を行って取り除く必要があります。 当院の手術で起こる確率は0.1%以下です。
術後眼内炎:白内障の手術後に手術の傷口から眼の中に細菌が沢山侵入し、眼の中で増えた場合は眼内炎という状態になります。非常に怖い合併症で、眼内炎が発生した場合は早急に手術を行わないと失明の原因となります。 当院の手術で起こる確率は0.1%以下です。
これらの場合、硝子体手術が必要となりますが硝子体手術は当院で行うことができます。
後発白内障:手術後1年以上経過してから起こることの多い合併症です。水晶体の後嚢が徐々に濁ってきて、視力が低下することがあります。この場合は外来で行うことができる安全で短時間(5分程度)で行うことができるレーザーの処置で改善することができます。

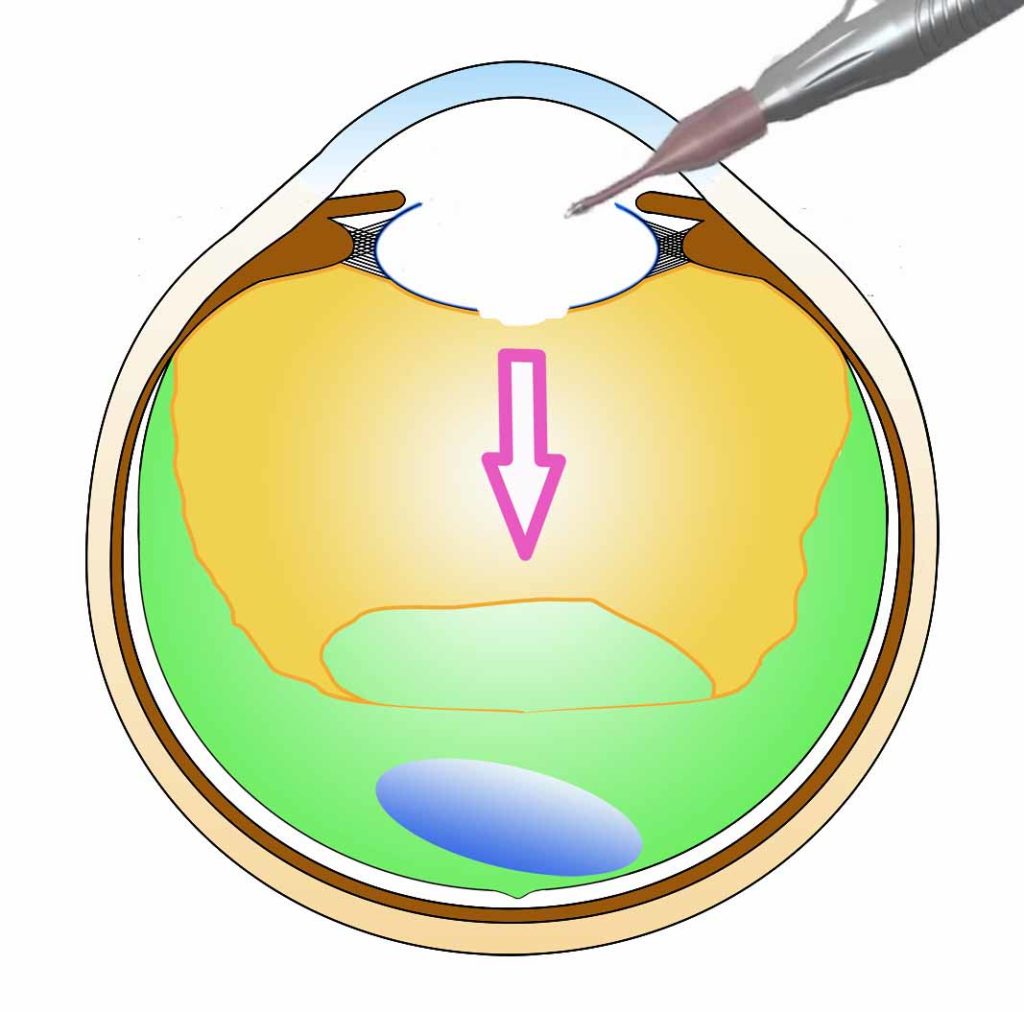
図左 後嚢破嚢:白内障手術中に水晶体後嚢が破れてしまうことがあります。大きく破れてしまった場合は水晶体嚢の中に眼内レンズを入れられなくなってしまいます。またこの場合、硝子体という眼の中の組織が破れた部分から創口を通って外に飛び出そうとして厄介なことになってしまいます。
図右 水晶体落下:水晶体嚢や水晶体を支えているチン氏帯という部分が非常に脆弱な場合、手術中に水晶体の中身が眼の中(硝子体内)に落下する場合があります。
図左 術後眼内炎:手術の傷口から眼の中に細菌が沢山侵入し、眼の中で増えた場合は眼内炎という状態になります。非常に怖い合併症で、眼内炎が発生した場合は早急に手術を行わないと失明の原因となります。
図右 後発白内障:手術後1年以上経過してから起こることの多い合併症です。水晶体の後嚢が徐々に濁ってきて、視力が低下することがあります。この場合は外来で行うことができる安全で短時間(5分程度)で行うことができるレーザーの処置で改善することができます。
その他の合併症について
水晶体片残存:白内障手術終了時に虹彩の裏側に隠れてしまった小さな水晶体の破片が翌日以降に虹彩の前に現れてくることがあります。放置すると眼の中の炎症が強くなるため、取り出すために再度の手術が必要になります。手術は1-2分で終了します。
眼圧上昇:白内障手術の後に一過性の眼圧上昇が起こることがあります。たいていの場合は緑内障点眼、内服、点滴などでコントロールできます。
駆出性出血:非常に稀ですがすべての眼科手術に起こる可能性のある合併症です。網膜の外側の脈絡膜というところから急に出血がおこりだします。この出血の勢いは非常に強いため、旦起こりだすと止めることが難しいものです。最終的に失明に至る可能性が高く、眼球摘出を必要とする場合があります。
白内障手術後の注意点
術後眼内炎を防ぐため、傷口を感染から防ぐことが最も大事です。このため、白内障術後の3日間は眼に触らないようにしてください。白内障術後の3日間は目に汚れた水が入らないようにするために、下向きで髪を洗うことは控えて頂きます。美容院で仰向けで髪を洗ってもらうことは問題ありません。また、ドライシャンプーも可能です。3日間は流水で顔を洗わないでタオルで拭いてください。術後の1週間は保護メガネという大きな枠のメガネを使用することを推奨しています。
感染を防ぐための抗菌点眼薬や炎症を抑える点眼薬を処方しますので、決められた回数でしっかり点眼してください。眼を清潔にして、点眼薬をしっかりすれば術後眼内炎が起こることはほとんどありません。
*免疫抑制剤の内服・注射などを行っている方はあらかじめ当院医師か看護師にお伝えください。強い免疫抑制状態にある場合は術後眼内炎を起こしやすくなる場合があるため手術のタイミング等につきよく検討させて頂きます。


図左 保護メガネ:枠のついた眼球保護用の眼鏡
眼内レンズについて
当院では主に単焦点眼内レンズを使用します。


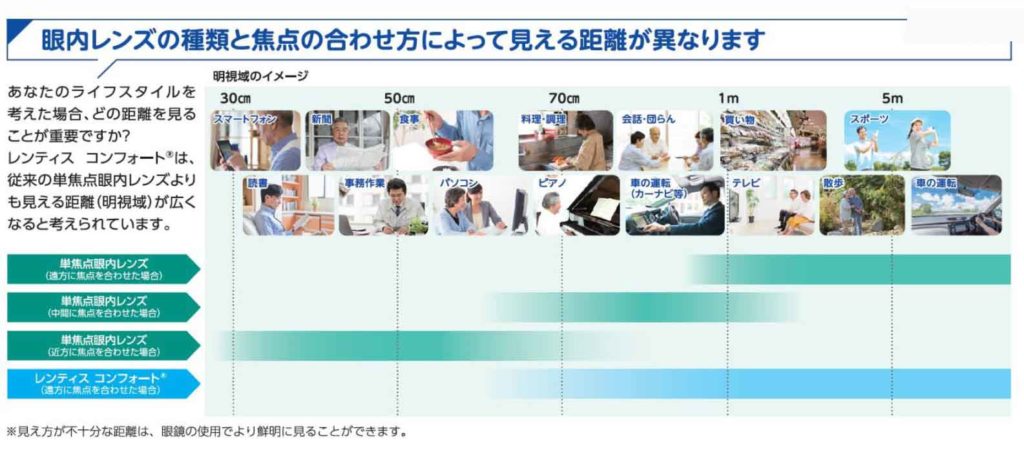
単焦点眼内レンズ(一般的な眼内レンズ)の見え方の特徴とは、コントラストが非常に高いことであり、焦点があった距離では多少暗くともしっかり見えます。
「多焦点眼内レンズを用いた白内障手術」が、2020年4月1日より厚生労働省の定める選定療養の対象となり、手術費用の一部が保険適用となりました。これにより多くの多焦点眼内レンズが使用可能となっていますが、引き続き医療費は高額となります(各クリニックや病院により異なりますが眼内レンズ費用のみでおよそ40万円から50万円程度)。多焦点眼内レンズは、メガネなしで術後の生活を送れるようになる可能性がある一方、グレアやハロー(夜の車のライトがにじんだりすることを言います)といった不快な見え方をもたらす場合が多くあります。また、遠方も近方も見える一方、それぞれの見え方はコントラストや解像度が単焦点に比べて劣ります(限られた眼内レンズの光学特性を遠方と近方に割り振るため避けることは難しい現象です)。このため当院では選定療養の対象となる多焦点眼内レンズは採用しておりません。

単焦点眼内レンズのピントを合わせる方針についてです。元々遠くにピントが合っている方には、遠くにピントが合った状態をお勧めしています。近くを見るためには近方用の眼鏡が必要になります。手術前の老眼鏡の度数とは変わりますので、手術後1か月程度して度数が落ち着いてから近方用メガネを合わせることとなります。
元々近くにピントが合って若いころから近視用の眼鏡をかけている方には、手術後も近くにピントが合った状態をお勧めしています。遠くを見るためには普段からの眼鏡が必要になります。度数は軽くなります。近くは手術前と同様にメガネを外してみることとなります。
*物の見え方に対する「脳の慣れ」は非常に重要なことです。手術前に遠方に合っていた眼は術後も遠方合わせに、近方に合っていた眼は術後も近方合わせにした方が、術後の不快感は確実に少なくなります。

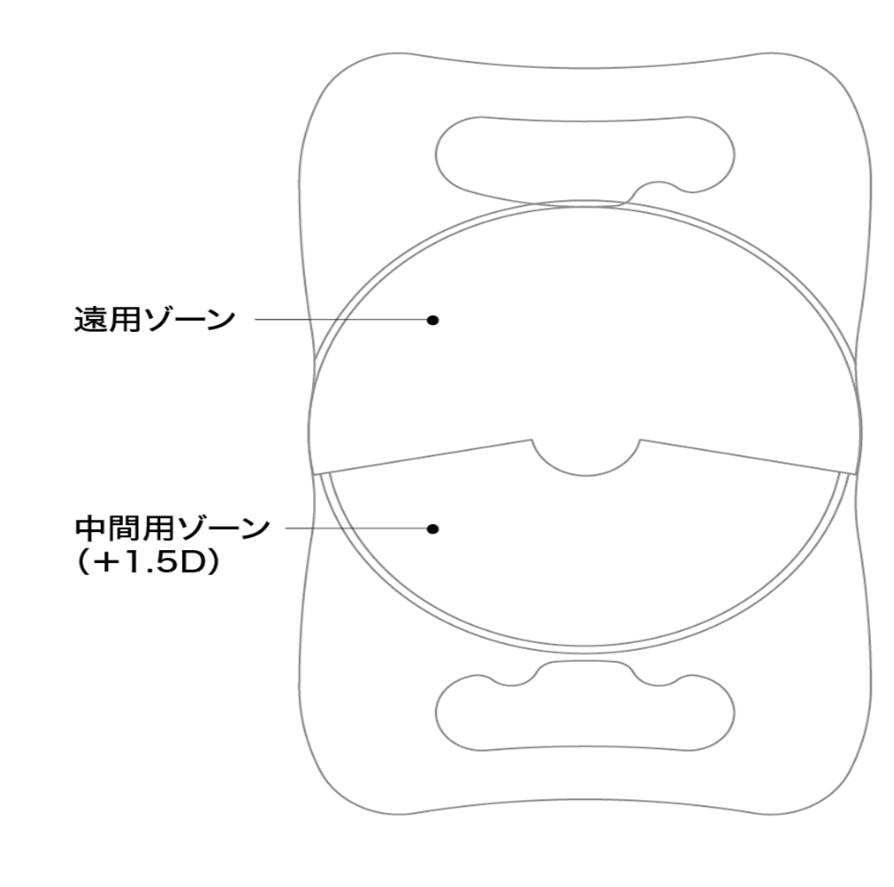
多焦点に近い見え方を希望される方には、今のところ唯一保険適応が認められている近方アシストレンズであるレンティス・コンフォートを推奨します。遠方から中間の良好な視力が得られます。グレアやハローは多少ありますが、焦点深度の拡張により明視域(見える距離の範囲)が拡大されます。近くを見るためにはメガネが必要となります。
*重要:手術後の屈折状態はしっかり検査を行っても狙い通りにならないことがあります。このため、手術後の屈折状態については「裸眼視力が1.2」あるいは「何センチの距離に合わせる」といったご要望は保証しかねます。おおよそ「遠くに合わせる」「近くに合わせる」くらいに考えて頂く必要があります。白内障手術の一番大きな目的は濁った水晶体を取り除き新しい眼内レンズを入れて「明るく見える」「色が鮮明になる」「解像度が高くなる」「コントラストが上がる」ことです。手術後も近くか遠くのどちらかには必ずメガネが必要になると考えて頂く必要があります。
白内障手術の費用について
健康保険自己負担 1割の方: 約1万円前後/片眼
健康保険自己負担 2割の方: 約2万円/片眼
健康保険自己負担 3割の方: 約4万円/片眼
*70歳以上で一般所得者の方は高額療養費制度の限度額を適用することにより、同月に両眼を手術した場合の自己負担額は両眼で18,000円となります。
*個々の健康保険所得区分により自己負担額が変わりますので概算費用を手術前にお知らせしています。
